Photokératectomie thérapeutique (PKT) — traiter durablement les douleurs cornéennes
La photokératectomie thérapeutique (PKT) est une intervention laser excimère 193 nm appliquée pour traiter les pathologies cornéennes superficielles. Les deux principales indications sont : les érosions cornéennes récidivantes (ECR) — ces crises matinales de douleur intense avec arrachement épithélial au réveil — et la dystrophie épithéliale de Cogan / Map-Dot-Fingerprint (MDF), une anomalie de la membrane basale épithéliale. Quand les traitements conservateurs (lentilles thérapeutiques, larmes artificielles, débridement manuel, plugs) échouent après plusieurs mois d'essai rigoureux, la PKT offre une solution définitive. La procédure ambulatoire dure 5-10 minutes sous anesthésie topique et procure une réépithélialisation rapide avec plus de 80 % de succès durable à long terme, selon les grandes études internationales (Lee 2016 Stanford, Miller 2019).
La PKT — une ablation laser précise
La photokératectomie thérapeutique est une technique laser qui enlève les couches superficielles anormales de la cornée pour restaurer l'adhésion épithéliale et éliminer les douleurs chroniques. Comprendre son mécanisme vous aide à faire le choix de traitement.
Ablation laser superficielle
Enlever 5-15 µm de cornée (épithélium ± membrane de Bowman ± stroma antérieur) par laser excimère 193 nm. L'ablation est ultra-précise : la profondeur d'ablation = 0,25 µm par pulse. Permet refonte de la membrane basale épithéliale.
Objectifs différents
LASIK/PKR = corriger réfraction (myopie, hypermétropie, astigmatisme) par ablation stromale. PKT = traiter pathologie superficielle (ECR, Cogan) sans correction réfractive sauf si combinée à PKR.
Restauration d'adhésion
En enlevant l'épithélium anormal, on stimule la régénération d'une nouvelle membrane basale solide et une meilleure adhésion cellulaire. Plus de récidives car les liaisons sont restaurées.
Micrométrique (<0,5 µm)
Le laser excimère 193 nm fonctionne pixel par pixel (spot scanning) avec une reproductibilité < 0,25 µm. Profondeur d'ablation contrôlée à la micron près.
Érosions cornéennes récidivantes (ECR) — les kératalgies du matin
L'ECR est une pathologie invalidante caractérisée par des épisodes récurrents de douleur oculaire intense au réveil. C'est l'indication classique et la plus fréquente de la PKT.
Définition clinique
Rupture épithéliale spontanée après ouverture des paupières au matin, accompagnée de douleur intense, larmoiement, photophobie et flou visuel. La durée varie : quelques minutes à plusieurs heures. L'intensité peut être débilitante et affecter la qualité de vie et le sommeil.
Signes typiques
- Douleur oculaire intense au réveil (grattage, brûlure)
- Larmoiement réflexe marqué
- Photophobie (sensibilité à la lumière)
- Vision floue temporaire
- Fréquence : 2-5 récidives par semaine typiquement
- Durée : de minutes à heures
Causes de l'ECR
- Post-traumatiques (~50 %) — ongles, branches, papier, électrodes ECG, trauma accidentel
- Dystrophies épithéliales (~25 %) — Cogan, MDF, Reis-Bücklers
- Idiopathiques (~15 %) — sans cause retrouvée
- Autres (~10 %) — sécheresse sévère, cicatrices chimiques, Stevens-Johnson
Impact sur la vie quotidienne
Au-delà de la douleur matinale, les patients développent souvent une anxiété du réveil, une peur de sortir le matin de peur d'une crise, et une perturbation du sommeil (endormissement difficile par crainte des douleurs matinales). L'absentéisme professionnel est fréquent les jours de crise.
Traitement conservateur (avant PKT)
Avant de proposer la PKT, tous les traitements conservateurs doivent être essayés ≥3 mois :
- Lentille thérapeutique (lentille de contact souple bandage) = or standard
- Larmes artificielles hypotoniques matin, midis, soir + gel épaississant nuit
- Sels hypertoniques (NaCl 5 %) le soir
- Débridement épithélial mécanique (si fibrilles fibrineuses visibles)
- Plugs lacrymaux si sécheresse associée
- AINS topiques (diclofénac, kétorolac) régulièrement
Indication formelle si : échec des mesures conservatrices bien conduites (lentille thérapeutique 3+ mois, larmes + gel nuit, débridement, plugs si indiqué), récidives fréquentes malgré traitement optimal, dystrophie épithéliale confirmée, patient demandeur après information.
Dystrophie de Cogan / Map-Dot-Fingerprint — anomalie congénitale de la membrane basale
La dystrophie épithéliale de Cogan est l'anomalie cornéenne superficielle la plus fréquente. Elle peut rester silencieuse ou causer des symptômes visuels et douloureux traités efficacement par PKT.
Qu'est-ce que la dystrophie de Cogan ?
Aussi appelée : dystrophie épithéliale de la membrane basale (EBMD), Cogan microcystic dystrophy.
Définition : anomalie structurelle congénitale (ou dégénérative) de la membrane basale épithéliale et de la couche épithéliale basale. Caractérisée par :
- Fingerprint patterns — lignes ramifiées ressemblant à des empreintes digitales
- Map patterns — zones pseudo-géographiques
- Dot patterns — microkystes intra-épithéliaux pointillistes
Épidémiologie
~6 % de la population générale (le plus souvent asymptomatique). Bilatérale dans 70 % des cas mais souvent asymétrique en expression clinique.
Diagnostic
- Lampe à fente avec rétro-illumination (observe patterns typiques)
- OCT segment antérieur (épaisseur épithélium irrégulière, dédoublements MB)
- Topographie cornéenne (astigmatisme irrégulier, variations topographiques)
Symptômes variés
La majorité des patients sont asymptomatiques et découvrent la maladie par hasard. Mais quand symptomatique :
- Érosions cornéennes récidivantes (cf. section précédente)
- Vision fluctuante — déformation épithéliale variable = astigmatisme irrégulier intermittent
- Sensation corps étranger chronique légère
- Photophobie modérée
Évolution naturelle
Variable : certains patients restent stables toute la vie ; d'autres voient une dégradation progressive des symptoms surtout après 40-50 ans. La progéniture héréditaire peut être atteinte.
En ablant les 5-10 µm anormaux et en permettant la régénération d'une nouvelle membrane basale saine, la PKT résout durablement les adhésions défaillantes. Efficacité : 80-90 % de patients sans récidive à 5 ans (Lee 2016 étude rétrospective EBMD, 58 yeux / 51 patients).
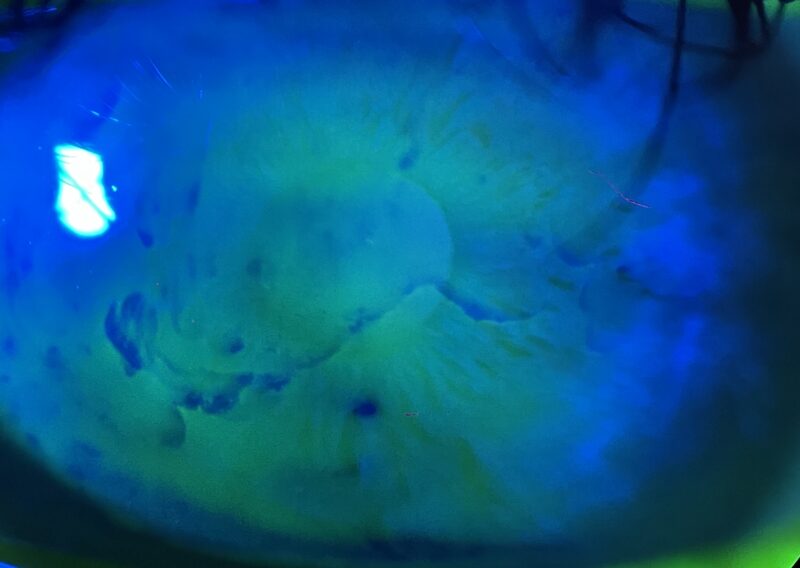
Diagnostic et bilan préopératoire
Une évaluation complète au cabinet vous prépare à la PKT et détermine la meilleure stratégie de traitement.
Interrogatoire détaillé
- Douleurs matinales ? Fréquence, durée, intensité
- Antécédent de trauma cornéen
- Sécheresse oculaire associée
- Terrain familial (dystrophies)
- Traitements conservateurs essayés et durée
Lampe à fente détaillée
- Recherche de patterns Cogan (fingerprint, map, dots)
- Coloration fluorescéine (zones d'épithélium défaillant)
- Coloration rose Bengale (cellules nécrotiques)
- État lentille thérapeutique si en place
OCT segment antérieur
- Épaisseur épithélium totale et variations
- Aspect membrane basale (dédoublements, irrégularités)
- Épaisseur stroma antérieur (pour ajuster profondeur PKT)
- Exclure autres pathologies stromales
Topographie cornéenne
- Asymétrie topographique liée à dystrophie
- Identification astigmatisme irrégulier
- Exclusion kératocône ou ectasie
- Régularité générale de la surface
Test Schirmer + BUT
- Évaluer sécheresse oculaire concomitante
- Test Schirmer (sécrétion lacrymale)
- Break-Up Time (stabilité film lacrymal)
- Peut influencer stratégie post-opératoire
Biométrie et pachymétrie
- Épaisseur cornéenne totale (pachymètre)
- Profondeur chambre antérieure (exclure fermeture d'angle)
- Longueur axiale si réfraction à corriger
Technique PKT pas-à-pas — laser excimère
La PKT est une procédure ultra-rapide et précise qui restaure l'adhésion épithéliale. Voici les étapes détaillées.
Installation du patient
Instillation de collyres anesthésiques (tétracaïne ou lidocaïne 4 %) + rinçage abondant. Vous êtes confortablement installé, tête posée. L'intervention est indolore grâce à l'anesthésie topique complète.
Enlever l'épithélium anormal
Enlèvement mécanique délicat de l'épithélium sur la zone à traiter (généralement 6-8 mm de diamètre) avec une spatule ou brosse cornéenne, ou application brève d'alcool dilué 50-70 % (30-60 sec) puis rinçage. Épithélium anormal complètement ôté.
Ablation excimère 193 nm
Durée : 30-60 secondes selon profondeur d'ablation (5-15 µm). Mode ablation : « smoothing » (lissage progressif) ou « scanning spot ». Profondeur contrôlée par calcul de pulses. Utilisation de masquage méthylcellulose pour homogénéiser le profil et éviter ablation irrégulière.
Prévention du haze stromal
Application topique de mitomycine C 0,02 % pendant 30-60 sec pour réduire la prolifération fibroblastique et le risque de haze stromal léger. Puis rinçage abondant. Recommandé systématiquement en PKT.
Lentille thérapeutique & collyre
Instillation d'antibiotiques topiques (ofloxacine ou moxifloxacine) + AINS topique (diclofénac). Pose de lentille thérapeutique souple (bandage) qui reste en place 3-7 jours durant la réépithélialisation. La lentille assure le confort et protège.
5-10 minutes au fauteuil
Procédure ambulatoire ultra-rapide. Pas de volet cornéen (cf. LASIK), pas d'hospitalization. Retour à domicile immédiat (avec conducteur si possible car vision très floue 24-48h).
Comment j'effectue la PKT au cabinet OPHTALIFE
Au cabinet, j'utilise un excimère de dernière génération (scanning spot de haute précision) avec système de masquage méthylcellulose pour homogénéiser l'ablation. Le calcul de profondeur d'ablation est individualisé selon OCT : généralement 8-12 µm pour ECR, 10-15 µm pour Cogan après étude approfondie. J'applique systématiquement la mitomycine C pour prévenir le haze. La lentille thérapeutique (Acuvue Oasys ou équivalent) est changée régulièrement durant la réépithélialisation.
Originalité de mon approche : Je recommande une évaluation postopératoire rapprochée (J1, J3, J7) pour ajuster les soins et repérer précocement les complications rares. Suivi annuel puis recommandé pour surveiller les récidives.
Suites opératoires — la réépithélialisation
Les suites de la PKT sont bien connues et prévisibles. Voici ce à quoi vous devez vous attendre jour après jour.
Douleur intense, lentille en place
L'épithélium est complètement absent. Vous ressentirez une douleur oculaire importante (sensation d'abrasion), larmoiement réflexe, photophobie intense, vision très floue. C'est normal et transitoire. La lentille thérapeutique soulage beaucoup. Prendre antalgiques oraux (paracétamol, AINS systémique) + collyres AINS + antibiotiques gouttières. Éviter lumière vive. Repos oculaire recommandé.
Amélioration progressive, lentille retirée
L'épithélium se régénère progressivement. Douleur diminue graduellement. Vision s'améliore mais reste floue et variable (l'épithélium nouveau est encore immature). La lentille thérapeutique est retirée vers J5-J7 après vérification de réépithélialisation complète. Vision reste floue quelques jours supplémentaires. Continuer collyres AINS et antibiotiques.
Vision plus claire, douleur minimale
À 2-3 semaines, amélioration visuelle significative. Vision se stabilise progressivement. Douleur pratiquement disparue. Épithélium nouveau se consolide et la membrane basale s'organise. Retour aux activités légères possible. Collyres AINS peuvent être espacés.
Stabilisation complète
Vision stable et claire. Épithélium mature. Plus de gêne. Reprise complète des activités normales (travail, sport, sorties). Collyres généralement arrêtés. Suivi annuel pour surveiller les récidives. Premier vrai test : le réveil suivant sans douleur !
Résultat définitif
Résultat définitif établi. La membrane basale s'est complètement remodelée. Adhésion épithéliale consolidée. Risque de récidive très faible. Suivi annuel recommandé pour anticiper toute récurrence précoce.
Résultats et efficacité — 80-90% de succès durable
Les études internationales démontrent une efficacité remarquable de la PKT pour éliminer durablement les symptômes.
Référence : Lee WS et al. Phototherapeutic keratectomy for epithelial basement membrane dystrophy. Clin Ophthalmol. 2016.
Étude rétrospective : 58 yeux, 51 patients. Succès défini : pas de récidive sur 5 ans.
0,24 LogMAR (20/32) → 0,07 LogMAR (20/25). Amélioration vision floue dyoptrique irrégulière.
Procédure extrêmement sûre. Complications majeures rarissimes avec technique moderne.
Critères de succès
Patient considéré comme succès si :
- Disparition ou amélioration majeure des kératalgies
- Pas de récidive douloureuse ≥3 mois post-intervention
- Satisfaction subjective avec qualité de vie améliorée
- Absence de complications liées à la PKT
Échec ou récidive
5-15 % de patients présentent une récidive symptomatique (généralement mois 6-18). La plupart sont re-traités avec une seconde PKT avec bons résultats.
Facteurs prédictifs de succès
- Diagnostic bien établi (Cogan confirmé > idiopathique)
- Échec des traitements conservateurs ≥3 mois
- Patient compliant pour suivi postopératoire
- Pas de pathologie endothéliale concomitante
- Cornée sans cicatrice antérieure majeure
Complications possibles (rares)
- Haze stromal léger (~2-5 %, prévenu par MMC)
- Décalage hypermétropique léger (~+0,5 D moyen)
- Infection cornéenne (très rare, <1 %)
Risques, limites et contre-indications
La PKT est une procédure très sûre, mais vous devez connaître les risques potentiels et les limites avant de décider.
- Procédure ambulatoire ultra-courte (5-10 min)
- Anesthésie locale uniquement (pas de sédation)
- Récupération très rapide (3-7 jours)
- Récidives drastiquement réduites (80-90 % succès durable)
- Préserve transparence cornéenne
- Pas de volet cornéen, pas d'ectasie possible
- Re-traitement possible en cas d'échec
- Amélioration qualité de vie majeure
- Douleur intense 24-48h (épithélium absent)
- Vision très floue 3-7 jours (réépithélialisation)
- Haze stromal léger possible (5-10 %, prévention MMC)
- Décalage hypermétropique léger (~+0,5 D moyen)
- Échec ou récidive : 5-15 % (souvent re-traitable)
- Contre-indiqué si cornée fragile (kératocône évolué)
- Contre-indiqué si endothélium compromis
- Impossibilité d'intervenir si infection active présente
- Kératocône évolué (risque d'ectasie, cornée fragile)
- Endothélium compromis (cellules < 700/mm², antécédent de greffe décompensée)
- Infection cornéenne active (attendre guérison complète)
- Cicatrice cornéenne antérieure majeure (peut gêner réépithélialisation)
- Hypersensibilité aux produits anesthésiques (rare)
Autres indications de la PKT
Au-delà des ECR et Cogan, la PKT a d'autres applications moins fréquentes mais validées.
Dystrophies stromales antérieures
PKT peut traiter les dystrophies stromales antérieures symptomatiques : Reis-Bücklers (opacités filamentaires), Thiel-Behnke (opacités cristallines). En enlevant l'épithélium, on expose le stroma anormal qui peut avoir un effet optique amélioré.
Cicatrices superficielles
Petites cicatrices superficielles post-infectieuses ou post-traumatiques peuvent bénéficier d'une PKT de lissage pour améliorer transparence. Pas une greffe complète mais peut aider vision légèrement.
Kératopathie en bandelettes
Dépôts calcifiés nodulaires au centre de la cornée (surtout antérieur), souvent post-trauma. PKT peut enlever les dépôts superficiels et améliorer vision. Parfois combinée avec débridement mécanique.
PKT + PKR combinée
Si vous avez une ECR + myopie/astigmatisme associé, on peut combiner PKT + PKR : ablation superficielle pour le pathologique + ablation stromale pour réfraction. Approche combinée délicate mais possible sous supervision experte.
Avez-vous des kératalgies matinales ?
Une douleur oculaire au réveil, des érosions cornéennes récidivantes ou une vision fluctuante ? Un diagnostic précis au cabinet peut déterminer si la PKT est votre solution.
Prendre RDV bilan PKT ↗4 étapes vers le soulagement durable
Consultation diagnostic
Examen détaillé, lampe à fente, OCT, topographie. Confirmation du diagnostic (ECR ou Cogan). Discussion des options : PKT ou traitement conservateur supplémentaire.
Préparation et consentement
Explication de la technique, risques, bénéfices. Signature du consentement éclairé. Éventuellement test de prédiction (photo d'OCT montrant profondeur à ablater).
PKT au cabinet
Procédure ambulatoire 5-10 min. Anesthésie topique, laser, lentille thérapeutique. Repos sinistral au fauteuil puis retour à domicile.
Suivi et résultats
Visite J1, J3, J7, M+1. Retrait lentille, évaluation réépithélialisation. Suivi annuel post-opératoire pour anticiper récidive.
FAQ — réponses à vos questions
Pendant la procédure, vous êtes sous anesthésie topique : vous ressentez la pression du laser mais pas de douleur. Les 24 à 48 heures qui suivent sont inconfortables car l'épithélium est temporairement absent — la lentille thérapeutique souple posée en fin d'intervention, les antalgiques oraux et les collyres AINS soulagent très bien. À J3, l'amélioration est nette.
La réépithélialisation prend 3 à 7 jours, pendant lesquels la vision est très floue. À J+7-J+15, l'amélioration est nette. La vision se stabilise et devient définitive entre M+3 et M+6. Patience requise — c'est le prix d'une guérison durable.
Cela dépend de vos symptômes. Si les deux yeux sont touchés et symptomatiques, oui — souvent avec un décalage de 4 à 6 semaines entre les deux interventions, pour comparer les résultats et optimiser le traitement du second œil. Si un seul œil pose problème, l'unilatéral suffit.
Non. La PKT préserve la transparence cornéenne. Le risque principal est l'échec ou la récidive (5 à 15 %), souvent traitable par une seconde séance. Les complications graves (infection, infiltrats, haze marqué) sont très rares (< 1 %).
Oui, la PKT est un acte CCAM remboursé par la Sécurité sociale lorsqu'elle est indiquée pour kératalgies récidivantes ou dystrophie épithéliale. Un devis détaillé vous est remis lors du bilan préopératoire. Renseignez-vous auprès de votre mutuelle pour la prise en charge des éventuels dépassements.
Le LASIK corrige la réfraction (myopie, hypermétropie, astigmatisme) en remodelant la courbure cornéenne sous un volet. La PKT, elle, traite une pathologie superficielle (ECR, Cogan/MDF) en abrasant ~5-15 µm de cornée, sans correction réfractive — sauf si elle est combinée à une PKR pour traiter aussi un défaut visuel.
Oui. Si les symptômes récidivent, une seconde PKT est tout à fait envisageable, avec une bonne efficacité. Souvent, un ajustement du traitement postopératoire (lubrification renforcée, prévention des microtraumatismes) aide aussi à éviter une nouvelle récidive.
Excellente question. Lorsqu'un patient présente à la fois une pathologie superficielle (ECR/Cogan) et un défaut réfractif, on peut combiner PKT + PKR en une seule intervention pour traiter les deux. L'approche est délicate (calcul d'ablation précis) mais bien codifiée. Une planification soignée est requise — nous en discutons au bilan.
Souffrez-vous de kératalgies récidivantes ?
Si vous reconnaissez vos symptômes (douleurs au réveil, vision fluctuante, sensibilité à la lumière), une consultation me permet d'évaluer votre situation et de discuter avec vous des meilleures options — du traitement conservateur à la photokératectomie thérapeutique. L'objectif : retrouver des réveils sans douleur.
Pages associées — approfondissez
Pathologies souvent liées ou à explorer après PKT.
Références scientifiques
Cette page s'appuie sur les publications de référence en ophtalmologie. Toutes les sources sont vérifiables via DOI ou PubMed.
-
1
Lee WS, Lam CK, Manche EE. Phototherapeutic keratectomy for epithelial basement membrane dystrophy. Clin Ophthalmol. 2016;11:15-22.
-
2
Miller DD, Hasan SA, Simmons NL, Stewart MW. Recurrent corneal erosion: a comprehensive review. Clin Ophthalmol. 2019;13:325-335.
-
3
Wang JC, Remo B, Ramsey D, et al. Phototherapeutic keratectomy for recurrent corneal erosion. Cornea. 2019;38(9):1157-1161.
-
4
Cavanaugh TB, Lind DM, Cutarelli PE, et al. Phototherapeutic keratectomy for recurrent erosion syndrome in anterior basement membrane dystrophy. Ophthalmology. 1999;106(5):971-976.
-
5
Reidy JJ, Paulus MP, Gona S. Recurrent erosions of the cornea: epidemiology and treatment. Cornea. 2000;19(6):767-771.
-
6
Cogan DG, Donaldson DD, Kuwabara T, Marshall D. Microcystic dystrophy of the corneal epithelium. Trans Am Ophthalmol Soc. 1964;62:213-225.
-
7
Sridhar MS. Anatomy of cornea and ocular surface. Indian J Ophthalmol. 2018;66(2):190-194.
Les contenus de ce site sont à visée informative et ne se substituent pas à une consultation médicale. Toute décision thérapeutique doit être prise en concertation avec votre ophtalmologue.