Ptérygion — retrouver une surface oculaire saine
Le ptérygion est un voile fibrovasculaire conjonctival qui envahit progressivement la cornée, lié à l'exposition chronique aux ultraviolets. Très fréquent chez les patients exposés au soleil, au vent et à la poussière (marins, agriculteurs, sportifs outdoor), il peut rester asymptomatique longtemps mais progresser insidieusement. Vous ressentez une rougeur persistante, une sensation de corps étranger, ou vous notez une modification de votre réfraction ? Le ptérygion peut induire un astigmatisme et, s'il progresse vers l'axe visuel, gêner votre vision. La bonne nouvelle : la prévention par photoprotection rigoureuse est très efficace, et la chirurgie — quand elle est indiquée — offre une solution durable. Au cabinet, je pratique l'autogreffe conjonctivale avec colle de fibrine, la technique de référence actuelle, qui minimise le risque de récidive (environ 5 % à long terme).
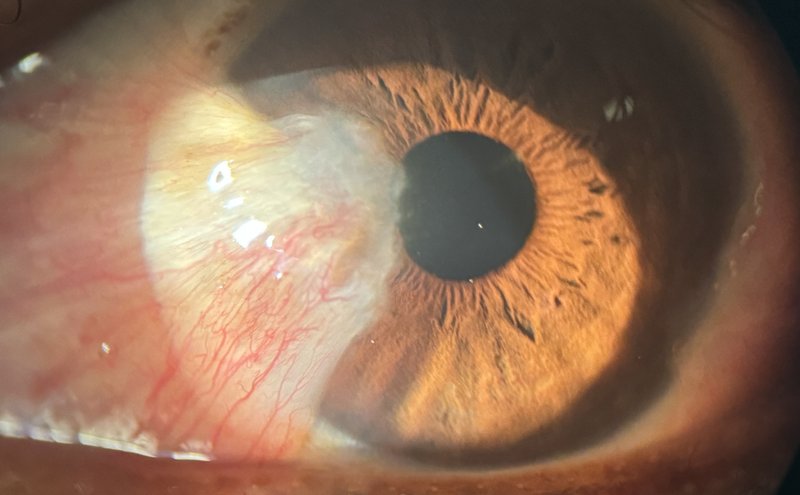
Qu'est-ce que le ptérygion ? — tissu fibrovasculaire envahissant
Le ptérygion est une prolifération bénigne mais progressive de tissu conjonctival riche en fibroblastes et vaisseaux. Il naît généralement au canthus interne (angle interne de l'œil, côté nez) et progresse lentement vers l'axe visuel. Comprendre son origine et ses mécanismes vous aide à en prévenir l'apparition et à décider du timing opératoire.
Tissu fibrovasculaire
Prolifération de conjonctive avec fibroblastes actifs et néovaisseaux. Croissance lente et progressive, partant du limbe sclérocornéen. Pigmentation souvent présente chez les sujets pigmentés.
Activation fibroblastique
Exposition UV chronique → dommages ADN conjonctivaux → activation de fibroblastes limbiques → production de collagène, facteurs angiogéniques → croissance tissulaire progressive.
Symptômes progressifs
Rougeur (vasodilatation), sensation grain de sable, astigmatisme induit (si envahit l'axe), baisse vision si avancé.
Progression vers l'axe
Vitesse variable selon terrain et exposition. Peut rester stable des années ou progresser rapidement. Envahissement axe visuel = risque astigmatisme + baisse acuité → indication chirurgicale.
Facteurs de risque — qui est concerné
Le ptérygion frappe surtout les patients exposés à l'environnement. Certains facteurs augmentent drastiquement le risque.
Facteurs augmentant le risque
- Exposition solaire chronique sans protection (UV, infrarouge)
- Climat aride, vent, poussière (désert, côtes ventées)
- Activités outdoor intensives — marins, agriculteurs, sportifs (ski, planche à voile, montagne)
- Zones géographiques intertropicales — latitudes proches de l'équateur
- Hommes 30-60 ans (prédominance masculine)
- Sécheresse oculaire chronique (terrain aggravant)
- Exposition passée prolongée (même ancienne) compte
Signaux d'alerte : quand y penser ?
- Voile blanchâtre-rosâtre près du nez sur la surface oculaire
- Rougeur localisée persistante du côté nasal
- Modification réfractive récente — astigmatisme nouveau ou augmenté
- Gêne lumineuse ou photophobie localisée
- Sensation grain de sable ou irritation chronique
- Antécédent de travail outdoor ou vie en climat aride
- Ptérygion sur l'autre œil — risque bilatéral
Prévention du ptérygion — la photoprotection c'est clé
La meilleure arme contre le ptérygion est la prévention. Si vous avez des facteurs de risque ou un ptérygion débutant, une photoprotection rigoureuse peut ralentir ou arrêter sa progression.
Mesures de prévention
- Lunettes de soleil UV400 de style enveloppant (wraparound) — couvrent bien les côtés du nez où naît le ptérygion
- Casquette ou chapeau à larges bords — protège aussi du vent et de la poussière
- Larmes artificielles régulières si exposition prolongée au vent, poussière ou air sec
- Hydratation adéquate — prévient la sécheresse oculaire associée
- Éviter exposition midi en altitude, mer ou neige (réflexion UV)
- Suivi annuel si ptérygion débutant → surveillance progression
Conseils pratiques pour travail outdoor
- Marins, agriculteurs, sportifs : investissez dans des verres polarisés UV400
- Plage/montagne : renouveler larmes chaque 2-3 heures
- Zones sèches/chaudes : casquette indispensable, humidifier l'air ambiant (spray)
- Enfants : lunettes UV dès le plus jeune âge (photoprotection précoce prime)
- Après chirurgie : photoprotection à VIE (même urgence prévention récidive)
Diagnostic du ptérygion — démarche clinique
Le diagnostic est généralement simple à l'examen clinique, mais plusieurs tests complètent le bilan pour évaluer l'impact fonctionnel et planifier le traitement.
Lampe à fente microscopie
Examen clé. Visualise directement le ptérygion : taille, vascularisation, pigmentation, envahissement cornéen (mesure en mm depuis le limbe). Recherche inflammation associée.
Photographie de la surface oculaire
Documenter pour suivi photographique — permet de comparer taille et aspect aux visites suivantes. Crucial si décision surveillance plutôt qu'opération immédiate.
Topographie cornéenne
Si astigmatisme suspect (ptérygion peut en induire). Mesure la courbure cornéenne précise → quantifie l'astigmatisme induit et son axe.
OCT segment antérieur
Imagerie optique 3D de la surface — aide au diagnostic différentiel (pterygion vs pinguécula vs dermoïde). Évalue l'épaisseur et la profondeur du tissu.
Traitement médical conservateur — quand ne pas opérer immédiatement
Si le ptérygion ne gêne pas la vision et reste stable, la surveillance et le traitement symptomatique suffisent. Plusieurs mesures réduisent l'inflammation et ralentissent la progression.
Traitement des symptômes
- Larmes artificielles sans conservateur — appliquer 4-6 fois/jour si irritation. Les conservateurs (BAC) aggravent la sécheresse et l'inflammation
- Anti-inflammatoires topiques ponctuels — AINS (kétorolac collyre) ou corticoïdes faibles (fluorométholone) en poussées inflammatoires (1-2 semaines maximum). Jamais en continu
- Pansement nocturne — si rougeur le matin (sécheresse nocturne aggrave)
- Écrans solaires topiques — protéger le nez en cas exposition intense
Suivi et timing opératoire
- Visite tous les 3-6 mois si ptérygion détecté (photographie + mesure)
- Si stabilité → poursuite surveillance, aucune chirurgie
- Si progression rapide vers l'axe → avis chirurgical dans les 3-6 mois
- Si astigmatisme induit gênant → discussion chirurgie, même sans atteinte axe
- Rôle patient — photoprotection, larmes régulières, surveillance personnelle progression
Suites opératoires — cycle de cicatrisation
Les premières semaines sont critiques pour l'intégration de la greffe. Voici le déroulement attendu et ce que vous ressentirez.
Immédiatement après
Œil gonflé possible, douleur légère. Coque de protection en place. Larmes intensives (toutes les 30 min). Repos absolu. Anesthésie résiduelle pendant 2-4h.
Douleur modérée 24-48h
Sensibilité à la lumière (photophobie). Œil légèrement rouge. Coque retirée généralement à J+1 après contrôle. Larmes toutes les 1-2h. Antalgiques simples (paracétamol, AINS si toléré) si douleur.
Contrôle à 1 semaine
Greffon intégré, colle résorbée. Examen lampe à fente : aspect greffe, cicatrisation épithéliale. Retrait sutures si utilisées (rare, généralement juste colle). Reprise travail léger.
1 mois : cicatrisation nette
Rougeur résiduelle, aspect greffe excellent. Reprise progressives activités (sports, écrans). Photoprotection rigoureuse DÉBUTE vraiment. Visite de contrôle.
Cicatrisation définitive
Greffe stabilisée. Rougeur quasi-normale. Vision stable (astigmatisme induit par ptérygion generalement diminué ou résorbé). Visite surveillance. Réfraction si astigmatisme modifié.
Suivi à long terme
Surveillance annuelle ou annuellement si antécédent ptérygion. Photographies de suivi. Recherche signes récidive (rougeur au même endroit, progression voile). Photoprotection maintenue à vie.
Risques et complications — ce qu'il faut savoir
Comme toute intervention chirurgicale, la chirurgie du ptérygion porte des risques. Ils sont globalement rares avec la technique moderne, mais doivent être connus.
Succès attendus
- Récidive faible — ~5% à 10 ans (Daponte 2019)
- Disparition gêne — rougeur et irritation résorbées en 1-3 mois
- Amélioration acuité — si astigmatisme induit présent avant
- Durée vie longue — greffe stable définitivement
Risques peropératoires
- Hématome/ecchymose subconjonctivale — résorbé 2-3 semaines
- Perforations cornéennes — rare avec technique fine, catastrophique si survient
- Infection — prévenue par antibiotiques topiques post-op
Complications post-opératoires
- Récidive (5-15%) — dépend technique, photoprotection, terrain
- Granulome conjonctival — rare, traité chirurgicalement si gênant
- Nécrose greffon — très rare, peut nécessiter regrefage
- Astigmatisme transitoire — s'améliore 2-3 mois
- Photophobie prolongée — peut durer 4-6 semaines chez certains
Prévention de la récidive — photoprotection à vie
La récidive est le risque majeur. Voici les stratégies pour la minimiser.
Causes de récidive
- Exposition UV prolongée persistante — principal facteur
- Défaut technique chirurgicale — excision incomplete du ptérygion primaire
- Terrain génétique/inflammatoire — certains patients plus sujets
- Sécheresse oculaire non traitée — facteur aggravant
Stratégies de prévention
- Photoprotection RIGOUREUSE à vie — lunettes UV400 enveloppantes tous les jours outdoor
- Casquette/chapeau systématique en zone ensoleillée ou travail outdoor
- Larmes artificielles régulières si sécheresse ou exposition vent
- Surveillance annuelle — photos de suivi, détection précoce récidive
- Éviter exposition midi en altitude, mer, zones réfléchissantes
Si récidive survient
- Reprise chirurgicale possible — réexcision + autogreffe, ± mitomycine C peropératoire
- Mitomycine C en cas récidive — cytotoxique, réduit division fibroblastique. Réservée car risques long terme (effet tardif)
- Membrane amniotique — option si cas complexe (récurrence multiple, sécheresse sévère)
- Taux récidive-2 — 2e intervention réussit moins bien que 1ère (50-75% récurrence)
- Conclusion : 1ère chirurgie done right est fondamentale. Photoprotection = meilleur antidote
Vous avez reconnu vos symptômes ? Une consultation pour débuter
Je vous propose un bilan complet sous microscope pour évaluer votre ptérygion et discuter ensemble du meilleur plan : surveillance rapprochée ou chirurgie selon votre situation.
Prendre rendez-vous ↗4 étapes de votre suivi — du diagnostic à la prévention
Consultation initiale
Lampe à fente, photographies, évaluation astigmatisme, film lacrymal. Diagnostic confirmé.
Décision thérapeutique
Surveillance vs chirurgie selon gêne, progression, profession. Consentement détaillé si chirurgie.
Intervention + suites
Autogreffe + colle de fibrine en ambulatoire. Larmes intensives, coque protectrice, contrôles réguliers J+1, M+1, M+3.
Prévention à vie
Photoprotection rigoureuse, suivi annuel photographique. Surveillance récidive et santé oculaire générale.
FAQ — vos questions répondues
Pas immédiatement, mais il peut progresser et envahir l'axe visuel (la pupille), ce qui induit un astigmatisme et peut réduire la vision. C'est pourquoi la surveillance régulière est importante, et l'opération est indiquée si la vision baisse ou si le ptérygion progresse vers l'axe.
L'anesthésie locale (collyres) suffit amplement car l'œil de surface n'est pas très sensible, et vous restez éveillé et immobile pendant l'intervention. La procédure est ambulatoire, rapide (20-30 min) et très sûre. Une légère sédation peut être proposée aux patients anxieux.
Après 1-2 semaines, vous pouvez reprendre progressivement vos activités. À 3-4 semaines, les activités normales sont possibles. La photoprotection rigoureuse (lunettes UV400, casquette) doit cependant devenir systématique à vie après chirurgie, pour réduire le risque de récidive.
Oui, c'est le risque principal — mais il est aujourd'hui faible. Avec l'autogreffe conjonctivale fixée à la colle de fibrine (technique actuelle de référence), la récidive est rare : ~5 % à 10 ans. Les anciennes techniques (excision seule) récidivaient bien davantage (jusqu'à 40 %). La photoprotection à vie réduit encore le risque.
La pinguécula est un dépôt lipo-collagénique sur la conjonctive, souvent jaunâtre, mais elle ne dépasse pas le limbe (limite cornéo-sclérale) et n'envahit jamais la cornée. Le ptérygion, lui, est un tissu fibrovasculaire qui franchit le limbe et progresse sur la cornée. Seul le ptérygion peut véritablement gêner la vision à terme.
Généralement non. J'opère d'abord l'œil qui gêne le plus. Le second, s'il a besoin d'être opéré, peut l'être quelques semaines ou mois plus tard. Cela permet de suivre la cicatrisation du premier et d'adapter la technique au second œil si nécessaire.
Oui, lorsqu'elle est médicalement indiquée (atteinte visuelle, progression rapide, inflammation chronique). Un devis est remis avant l'intervention pour anticiper les éventuels dépassements d'honoraires selon votre mutuelle.
Les lunettes solaires de bonne qualité (filtre UV400 enveloppantes) réduisent significativement le risque, mais ne suffisent pas seules. Casquette ou chapeau à larges bords, limitation de l'exposition au soleil de midi en altitude ou à la mer, et larmes artificielles si travail extérieur prolongé sont également importants. La prévention est multi-niveaux.
Vous gêne au quotidien ? Faisons le point
Je vous propose un bilan complet de la surface oculaire et une discussion détaillée des options : surveillance et photoprotection si forme stable, ou chirurgie par autogreffe conjonctivale + colle de fibrine si l'évolution ou la gêne le justifient.
Pages associées — pour approfondir
Références scientifiques
Cette page s'appuie sur les données cliniques et les publications de référence en ophtalmologie de surface. Toutes les sources sont vérifiables.
-
1
Daponte PL, Cigna A, Barboni P, et al. Conjunctival Autograft With Fibrin Glue for Pterygium: A Long Term Recurrence Assessment. Med Hypothesis Discov Innov Ophthalmol. 2019;8(4):272-277.
-
2
Maiti R, Mukherjee S, Hota D. Recurrence Rate and Graft Stability With Fibrin Glue Compared With Suture for Conjunctival Autograft Adherence in Pterygium Surgery: A Meta-Analysis. Cornea. 2017;36(10):1285-1294.
-
3
Hirst LW. The treatment of pterygium. Surv Ophthalmol. 2003;48(2):145-180.
-
4
Coroneo MT. Pterygium as an early indicator of ultraviolet insolation. Br J Ophthalmol. 1993;77(11):734-739.
-
5
McMonnies CW. Eye rubbing and pterygium. Cont Lens Anterior Eye. 2017;40(1):1-7.
-
6
Liu T, Sun S, et al. Pterygium in China: An epidemiological review. Ocul Surf. 2012;10(2):84-93.
-
7
American Academy of Ophthalmology. Preferred Practice Pattern (PPP) — Conjunctivitis and Ocular Surface Disorders. aao.org
Les contenus de ce site sont à visée informative et ne se substituent pas à une consultation médicale. Toute décision thérapeutique doit être prise en concertation avec votre ophtalmologue.